- 変形性股関節症とは
- 変形性股関節症の主な原因
- 変形性股関節症の診断方法
- 変形性股関節症の治療法
- リハビリテーションと
積極的なセルフケア - 変形性股関節症との上手な
付き合い方(日常生活の工夫) - どのような場合に専門医に相談?
- よくあるご質問(Q&A)
変形性股関節症とは
股関節の軟骨がすり減り、骨が変形することで痛みや可動域の制限を引き起こす疾患です。初期は立ち上がりや歩き始めに足の付け根(鼠径部)が痛み、進行すると関節の動きが制限されて日常生活に大きく支障をきたします。加齢や体重負荷のほか、骨盤の被りが浅い「寛骨臼形成不全」などの骨格的な要因が主な原因とされています。
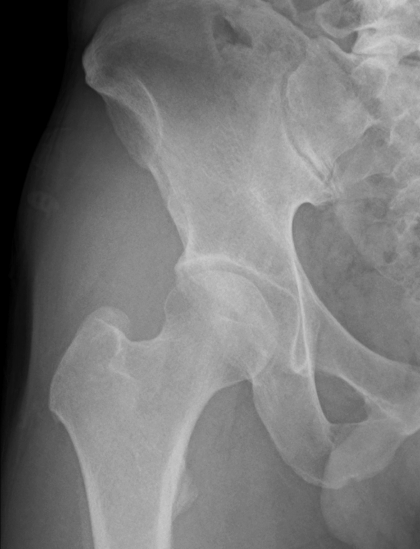
前期股関節症
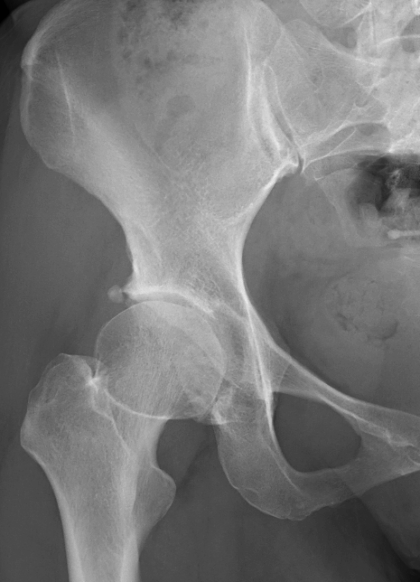
初期股関節症
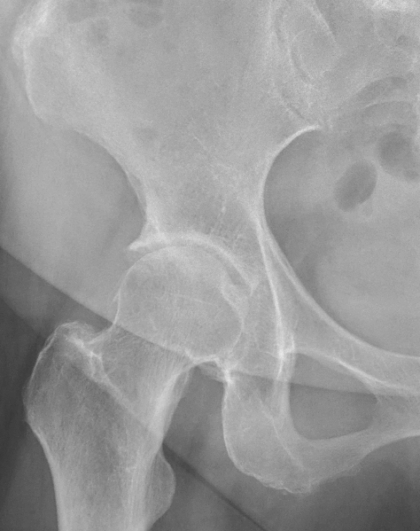
進行期股関節症
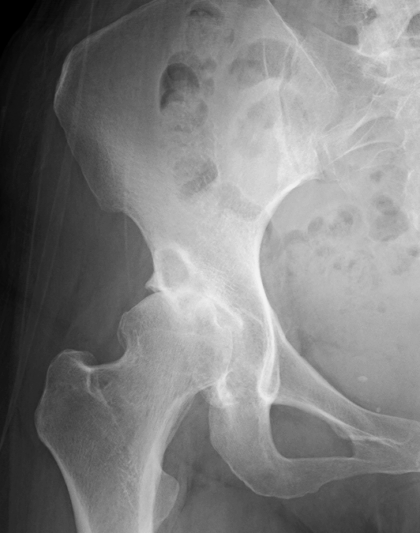
末期股関節症
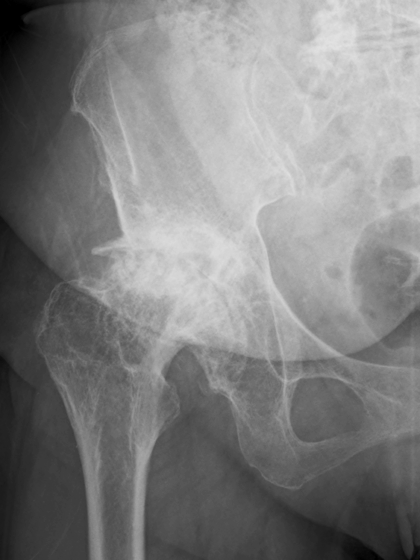
末期股関節症
股関節の構造
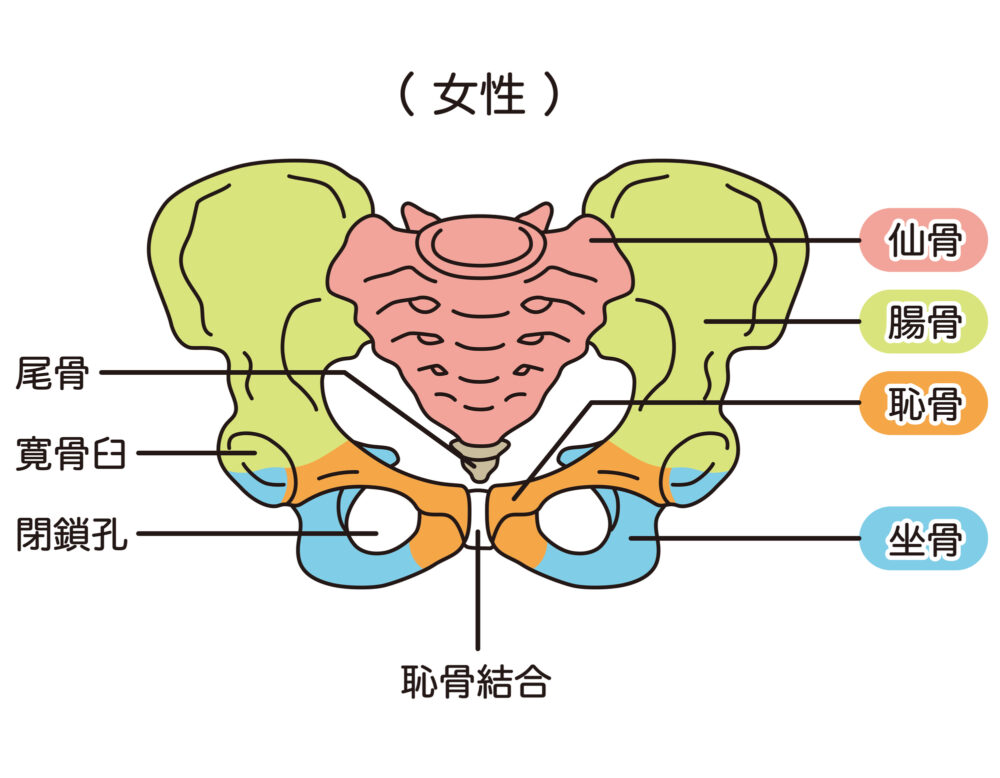 股関節は受け皿とボールの構造をしています。どちらにも軟骨は存在し、とても滑らかに動きます。 軟骨に障害が起きると、修復が難しく、滑らかな動きができなくなってしまいます。
股関節は受け皿とボールの構造をしています。どちらにも軟骨は存在し、とても滑らかに動きます。 軟骨に障害が起きると、修復が難しく、滑らかな動きができなくなってしまいます。
一般的な症状の推移
初期症状
立ち上がりや歩き始めなど、動き始めに足の付け根(鼠径部)に感じる痛みや違和感があります。しばらく動いていると軽減することが特徴です 。痛みは太ももや膝に放散することもあります 。
進行期症状
安静時にも痛みが生じるようになり、靴下の着脱、爪切り、正座、和式トイレの使用といった日常動作が困難になります 。歩行時痛の悪化による歩様障害(跛行)、関節の可動域制限(特に股関節の屈曲や内旋)、関節のこわばりなどがあります。さらに進行すると脚の長さに左右差が生じることもあります 。
変形性股関節症の主な原因
一次性変形性股関節症
明らかな原因がないのに変形を認めるものです。加齢、肥満、過去の股関節の外傷や酷使(スポーツや長時間の立ち仕事など)のほか、大腿骨頭壊死、大腿骨頭すべり症、化膿性股関節炎といった他の疾患が原因となることもあります 。
二次性変形性股関節症
明らかな要因があり、その結果変形を認めるものです。変形性股関節症が日本の女性に特に多い原因として、骨盤側のくぼみが浅い「臼蓋形成不全(きゅうがいけいせいふぜん)」が挙げられます 。これは、大腿骨頭を十分に覆うことができず、関節軟骨に過度な負担がかかりすり減りやすくなる状態です。
変形性股関節症の診断方法
問診、診察
患者からの症状の聞き取り(問診)、視診、触診による股関節の可動域や痛みの部位の評価を行います。
画像検査
 X線(レントゲン)検査が基本となり、関節軟骨の厚みの減少(関節の隙間の狭小化)、骨棘(こつきょく:骨のトゲ)、骨嚢胞(こつのうほう:骨の中にできる空洞)の形成などを確認します 。必要に応じて、MRI検査で軟骨や周囲の軟部組織の状態をより詳細に評価します 。血液検査は、他の炎症性疾患との鑑別のために行われることがあります。
X線(レントゲン)検査が基本となり、関節軟骨の厚みの減少(関節の隙間の狭小化)、骨棘(こつきょく:骨のトゲ)、骨嚢胞(こつのうほう:骨の中にできる空洞)の形成などを確認します 。必要に応じて、MRI検査で軟骨や周囲の軟部組織の状態をより詳細に評価します 。血液検査は、他の炎症性疾患との鑑別のために行われることがあります。
病期分類
X線所見に基づき、病気の進行度を前期、初期、進行期、末期のように分類し、それぞれの段階に応じた治療方針を決定します。
変形性股関節症の治療法
保存療法
手術以外の方法で症状の緩和と進行の抑制を目指します。
生活指導
体重管理(肥満は股関節への負荷を増大させるため重要)、長時間の立ち仕事や歩行を避ける、和式の生活様式(正座、低い椅子など)から洋式の生活様式(ベッド、椅子、洋式トイレ)への変更 、衝撃吸収性の高い靴の選択(ヒールの高い靴や底の硬い靴を避ける) などの方法があります。
薬物療法
非ステロイド性抗炎症薬(NSAIDs)やアセトアミノフェンなどの消炎鎮痛薬が用いられます 。痛みが強い場合には、トラマドールなどの弱オピオイド製剤を用いることもあります。関節内注射(ヒアルロン酸注射やステロイド注射)が行われることもあります。
再生治療
 近年保険適応外になるものの、関節内にPRP(多血小板血漿)や脂肪幹細胞を投与する施設もあります。
近年保険適応外になるものの、関節内にPRP(多血小板血漿)や脂肪幹細胞を投与する施設もあります。
装具・補助具の使用
杖や歩行器を使用することで、股関節への負担を軽減し、歩行を助けます。インソールを作成する方法もあります。
手術療法
保存療法で十分な効果が得られない場合や、症状が進行し日常生活に大きな支障が出ている場合に検討されます。
術式の種類
患者の年齢、活動性、病期などを総合的に判断して術式が選択されます。
骨切り術(こつきりじゅつ)
比較的若年で、関節の変形が進行期に至っていない場合に、自分の関節を温存するために行われる手術です。臼蓋形成術、寛骨臼回転骨切り術(RAO)、キアリ骨盤骨切り術などがあります 。 近年ではより侵襲の少ないSPOやCPOなどの寛骨臼回転骨切り術も開発されてきています。
人工股関節置換術
(じんこうこかんせつちかんじゅつ)
関節の変形が進行期・末期に至り、痛みが強く日常生活が著しく障害されている場合に選択されることが多い手術です。傷んだ関節を金属やポリエチレンなどでできた人工の関節に置き換えます 。 以前より人工股関節の成績が向上してきており適応拡大が進んでいます。
治療選択のポイント
各治療法のメリット・デメリット、期待される効果、回復期間などを分かりやすく提示し、最終的には専門医とよく相談して決定することの重要性です。
リハビリテーションと
積極的なセルフケア
理学療法の目的
痛みの軽減、関節可動域の改善、股関節周囲の筋力強化、正しい姿勢や歩行の獲得を目指します。
運動療法
筋力低下を防ぎ、股関節の安定性を高めるために非常に重要です 。特に、殿筋群(大殿筋、中殿筋)、腸腰筋、内転筋群などの股関節周囲筋の強化が推奨されます 。水中ウォーキング、クロールや背泳ぎなどの水泳(平泳ぎは避けることが推奨される場合がある )、固定自転車、ウォーキングなどの低衝撃運動が中心となります。具体的なエクササイズとして、クラムシェル、ブリッジ、立位での股関節外転運動などが挙げられます。
ストレッチング
関節の柔軟性を維持し、可動域を広げるために行います。膝抱えストレッチ、股関節外旋ストレッチ、ハムストリングスストレッチなどが有効です。
温熱・冷却療法
運動前に関節周囲を温めることで血行を促進し筋肉の緊張を和らげ、運動後や炎症が強い場合には冷却することで痛みや腫れを抑えます。
予防策と日常生活での
注意
適切な体重の維持、股関節に負担をかけない正しい姿勢や歩行フォームの習得、関節の過度な使用を避けるための休息と回復の確保が、症状の悪化予防に繋がります 。10~15分歩いたら一度休憩するなどの工夫も有効です。
術後リハビリテーション
人工股関節置換術などを受けた後のリハビリテーションは、回復と長期的な成績にとって極めて重要です。術後早期、中期、後期といった段階に応じた目標とプログラムの概要を説明します。
変形性股関節症との
上手な付き合い方
(日常生活の工夫)
具体的な日常生活上の工夫
入浴
浴槽が高くまたぎにくい場合は、浴槽内に椅子を置いたり、手すりを設置したりすると安全です。シャワー浴を基本とし、体を洗う際は柄付きのブラシを使うと、股関節への負担を軽減できます。脱衣所には滑り止めマットを敷き、転倒を予防しましょう。
家事
調理
長時間立ちっぱなしになる場合は、こまめに休憩を挟みましょう。調理台の高さを自分に合わせたり、座って作業できるような工夫も有効です。重い鍋やフライパンは両手で持ち、カートなどを活用して運搬の負担を減らしましょう。
掃除
床掃除は柄の長いモップやロボット掃除機を利用し、前かがみの姿勢を避けましょう。洗濯物を干す際は、物干し竿の高さを調整したり、乾燥機を上手に活用したりすると良いでしょう。
趣味活動
股関節に負担の少ない趣味を選んだり、やり方を工夫したりすることで、楽しみを継続できます。例えば、ウォーキングは水中ウォーキングに切り替える、ガーデニングは高めの花壇にしたり、座って作業できる道具を選んだりするなどの工夫があります。無理のない範囲で楽しむことが大切です。
動作
床に直接座るよりも椅子を使用し、特に低い位置からの立ち上がりは避けましょう。和式トイレよりも洋式トイレの方が、負担が少ないです。
体重管理
体重が増加すると股関節への負担も増えるため、適切な体重を維持することが重要です。
杖や歩行器
痛みが強い場合やバランスが不安定な場合は、杖や歩行器を適切に使うことで、安全かつ楽に移動できます。
どのような場合に専門医に
相談すべきか?
 普段とは違う安静時の痛みや、急激に痛みが強くなりそれが継続する場合は、必ず早めの受診をすることをお薦めします。多くの場合、変形性股関節症はゆっくり進行しますが、まれに急激な関節破壊をきたす場合があります(急速破壊型股関節症)。放置すると手術が困難になる場合があります。
普段とは違う安静時の痛みや、急激に痛みが強くなりそれが継続する場合は、必ず早めの受診をすることをお薦めします。多くの場合、変形性股関節症はゆっくり進行しますが、まれに急激な関節破壊をきたす場合があります(急速破壊型股関節症)。放置すると手術が困難になる場合があります。
よくあるご質問(Q&A)
変形性股関節症と診断されました。やってはいけないことはありますか?
変形性股関節症を診断された方は、下記の動作・習慣を避けましょう。
深くしゃがみこむ動作
和式トイレや床に座る生活など、股関節を深く曲げる姿勢は関節への圧力が高まり、症状を悪化させる可能性があります。洋式トイレや椅子生活に切り替えることが勧められます。
重い荷物を持ち上げる
・運ぶ
腰をかがめて持ち上げたり、大きな買い物袋を持って歩くなどの動作は、股関節にかかる負担を増やします。重い物は分散して持つ、あるいはカートを使うなどの工夫をしましょう。
片足に体重をかける
立ち姿勢
長時間、同じ足に体重を乗せた姿勢を取ると、左右の股関節にかかる負担がアンバランスになり、痛みの原因になります。両足にバランスよく体重をかける意識が重要です。
急に歩きすぎる
・運動しすぎる
股関節の痛みがあるときに無理に歩いたり、「筋肉をつけた方が良いから」とハードな運動を始めたりするのは逆効果になることもあります。ウォーキングなども、時間や距離を徐々に増やすようにしましょう。
体重の増加を
放置すること
体重が増えると、その分、股関節にかかる負荷も大きくなります。急激な減量は必要ありませんが、食生活の見直しや、膝や股関節に優しい運動(たとえばプール歩行、エアロバイクなど)を取り入れるのが効果的です。
変形性股関節症の人が
楽な寝方はありますか?
下記のようにクッションなどを活用するとより楽な姿勢で寝ることができます。
横向きで寝る場合の
おすすめの寝方
- 両膝の間にクッションや枕を挟み、股関節が内側にねじれないようにする
- 胎児のように脚を伸ばさずに膝を軽く曲げて寝る
仰向けで寝る場合の
おすすめの寝方
- 膝の下にクッションを入れ、膝を軽く曲げることで股関節の前側の緊張をゆるめる
- 大きめのクッションを背中に入れたり、ベッドを少し起こしたりして、背中に傾斜をつけることで、股関節への荷重が分散する
やってはいけない寝姿勢
- うつ伏せ寝:股関節がねじれ、負担がかかります。
- 痛みのある側を下にして寝る:圧迫によって痛みが悪化する場合があります。
- 脚をクロスして寝る(足を重ねる):股関節が不自然な位置になり、痛みの原因になります。
変形性股関節症と診断されたら歩かないほうが良いですか?
歩かないことによって股関節周辺の筋力が低下すると、痛んだ股関節を支える力が弱るので、痛みが悪化して悪循環にはまってしまいます。
当院のリハビリテーション科では、病状によりますが、お尻の横の部分の筋肉となる中殿筋など股関節周囲の筋肉を鍛えるトレーニングを行い、股関節の可動域を広げます。自己判断でトレーニングすると逆効果になる場合もありますので、トレーニングする際は専門家の指導下で行いましょう。
変形性股関節症を放置するとどうなりますか?
進行速度は?
関節の上下には、通常およそ3~4ミリ程度の厚さの軟骨が存在しています。しかし、その軟骨が、早い場合にはわずか1年、一般的には2年ほどでほとんどなくなってしまうこともあります。
痛みは初期の3カ月間ほど強く感じることが多いですが、その後、徐々に痛みが和らいでいくケースもあります。ただし、痛みが落ち着いたとしても、軟骨のすり減りや関節の変形といった進行は続いてしまいます。
そのため、股関節の違和感や痛みがある場合には我慢せずにすぐに当院までご相談ください。
変形股関節症の注射の種類を教えてください。
当院では下記治療に対応しております。
関節内ブロック注射局所
麻酔薬+ステロイド
メリット
即効性があり、痛みの原因となる関節内の炎症を直接抑えます。
デメリット
あくまで対症療法であり、根本的な治療にはなりません。頻回の使用で腱や軟部組織を傷める可能性があります。
頻度
効果は数日~数週間。必要に応じて間隔をあけて繰り返しますこともあります。
ハイドロリリース
(筋膜リリース注射)
メリット
少量の局所麻酔薬と生理食塩水などを使い、筋膜や神経周囲の癒着を剥がして疼痛、可動域を改善します。薬剤を使わないため副作用が少ないのも特徴です。エコーガイド下で行うため、正確な位置にアプローチできます。
デメリット
生理食塩水のみで行う場合は保険適応になりません。原因が関節内にある場合は十分な効果が得られません。
頻度
通常は1~2週間おきに数回実施。痛みや可動域の改善が得られれば治療間隔を延ばします。
再生医療(PRP注射)
メリット
自己血から抽出した多血小板血漿を使い、組織の修復を促進。副作用が少なく、初期から中等度の変形性股関節症に有効とされています。
デメリット
自費診療で費用が高め。効果発現までに数週間かかり、すべての患者に効果があるとは限りません。
頻度
1回の注射で効果を期待することが多いですが、3ヶ月~半年後に再注射する場合もあります。
再生医療(APS注射)
メリット
PRPよりも抗炎症・組織修復成分が濃縮されており、痛みの軽減と関節機能の改善がより期待できます。進行期にも用いられるケースがあります。
デメリット
高度な技術と専用設備が必要で、費用も高額。一部の施設でしか受けられず、保険適用外のため経済的負担があります。
頻度
基本的に1回の注射で半年~1年の効果持続を期待します。症状に応じて年1回の再注射を行う場合もあります。
費用
下記は保険適応にならない場合の料金(税込)となります。
医師が診断し、保険適応となる場合が多くありますのでご相談ください。
| ハイドロリリース | 5,000円 |
|---|---|
| 再生医療(PRP注射) | 132,000円 |
| 再生医療(PRP2.0注射) | 198,000円 |
「変形性股関節症」と診断されたら、すぐに手術が必要ですか?
いいえ、すべての患者様に手術が必要なわけではありません。 初期段階であれば、薬物療法、体重コントロール、運動療法(リハビリ)、再生医療といった「保存療法」で痛みをコントロールし、進行を遅らせることが可能です。当院では、手術を急ぐのではなく、まずは患者様のライフスタイルに合わせた保存療法を十分に行い、それでも痛みで日常生活に支障が出る場合に手術を検討します。
レントゲンだけでなくMRI検査も必要ですか?
必要に応じてMRI検査をお勧めすることがあります。 レントゲンは骨の形や隙間を確認するのに適していますが、初期の軟骨のすり減りや、関節唇(かんせつしん)の損傷、骨の中の浮腫(むくみ)などはレントゲンには写りません。痛みの原因を詳細に特定し、適切な治療方針(ブロック注射、ハイドロリリースが効くか、手術が必要かなど)を決定するために、MRI検査を行う場合があります。大腿骨頭壊死症を除外する目的の場合にも提案する場合があります。
リハビリテーションではどのようなことをしますか?
股関節の負担を減らし、機能を維持するための専門的なプログラムを行います。 具体的には、股関節周りの筋肉(中殿筋や腸腰筋など)の強化、硬くなった関節の可動域訓練、姿勢や歩き方の改善指導を行います。当院には約100平米のリハビリ施設があり、経験豊富な理学療法士がマンツーマンで指導します。また、ご自宅でできるセルフケアの指導も重視しています。
ハイドロリリースとはどのような治療ですか?
エコー(超音波画像診断装置)を見ながら、癒着した筋膜や神経の周囲に生理食塩水を注入して「剥がす」治療法です。 変形性股関節症の痛みは、関節の中だけでなく、周りの筋肉や筋膜の癒着が原因となっていることがあります。ハイドロリリースでこの癒着を解消することで、痛みや可動域が劇的に改善するケースがあります。当院ではこの治療に積極的に取り組んでいます。
体外衝撃波治療(ショックウェーブ)は受けられますか?
はい、当院では体外衝撃波治療器を導入しております。 骨髄浮腫の軽減や、組織の修復を促す効果があり、薬や注射だけでは取りきれない難治性の痛みに効果が期待できます。入院や麻酔の必要がなく、外来で受けられる身体への負担が少ない治療法です。
手術後の入院期間はどれくらいですか?
手術内容や回復状況によりますが、人工股関節置換術の場合、一般的には5日〜2週間程度です。 近年は手術技術の進歩(最小侵襲手術)により、早期の歩行開始や退院が可能になっています。当院では、筋肉を切らずに温存するアプローチなどを採用し、痛みが少なく、早期回復を目指せる手術を行っています。
高齢ですが手術は受けられますか?
年齢だけで手術をお断りすることはありません。 心臓や肺などの全身状態に大きな問題がなければ、80代以上の方でも手術を受け、元気に歩けるようになっている方はたくさんいらっしゃいます。内科的なリスクもしっかり評価した上で、ご本人やご家族と相談して決定します。



